La depresión es uno de los trastornos de salud mental más comunes que se observa en la práctica clínica. En 2015, aproximadamente 16.1 millones de adultos en los Estados Unidos habían experimentado al menos un episodio depresivo mayor durante el año anterior. La prevalencia de la depresión durante la vida de los adultos en los EE. UU. se estima en un 16%. Una variedad de factores socioeconómicos se han asociado con un mayor riesgo de depresión, incluidos la edad media, el sexo femenino, la etnia indígena, el menor nivel de ingresos, el desempleo, ser soltero o divorciado y tener una discapacidad.
El DSM-IV define el trastorno depresivo mayor (TDM) como más de dos episodios que consisten en un estado de ánimo deprimido junto con una pérdida de interés en las actividades usualmente placenteras (anhedonia) que ocurren la mayoría de los días durante al menos dos semanas. Otros posibles síntomas incluyen fatiga, cambios en los patrones de sueño o alimentación, sentimientos de baja autoestima, disminución de la concentración y pensamientos recurrentes de autolesión y muerte.
El tratamiento convencional de MDD típicamente consiste en psicoterapia y productos farmacéuticos. La eficacia de las diversas clases de antidepresivos es similar, con las tasas de respuesta en los ensayos clínicos que varían de 50% a 75%, y parece estar correlacionada con la gravedad inicial de los síntomas depresivos: mejoras clínicamente significativas son más probables en la depresión grave y crónica , y los beneficios a menudo son insignificantes en la depresión leve a moderada. A pesar de sus posibles beneficios, muchos pacientes desconfían de los antidepresivos, citando preocupaciones acerca de los efectos secundarios adversos, que incluyen fatiga, alteraciones del sueño, aumento de peso, problemas gastrointestinales y pérdida de la libido.
Afortunadamente, la Naturopatía ofrece muchas modalidades poderosas para pacientes con trastornos del estado de ánimo que incluyen terapias botánicas, nutracéuticos, homeopatía, esencias florales, intervenciones nutricionales y técnicas de manejo del estrés. Para los pacientes con depresión leve a moderada o aquellos que prefieren evitar los enfoques farmacéuticos, los tratamientos naturales bien elegidos pueden ser una opción apropiada y efectiva.
CASO DE ESTUDIO
Sue es una mujer de 45 años que se presentó en mi clínica en junio de 2016 por problemas de cansancio y confusión. En nuestra primera visita a la consulta, ella calificó su nivel de energía como variable, variando de 3 a 6 de 10. Ella declaró que, después de algunas horas de actividad física, a menudo se sentía abatida. Ella también describió el insomnio frecuente. Sue comúnmente retrasaba la hora de acostarse hasta que estaba completamente exhausta, se quedaba dormida alrededor de la medianoche y despertaba entre las 6:00 y 8:00 a.m. la mayoría de los días.
Sue informó una ansiedad persistente y significativa, que la había plagado desde la infancia. Durante los episodios de ansiedad, experimentó síntomas de tensión muscular en los hombros, el cuello y la mandíbula. Aunque ella había experimentado múltiples episodios de depresión en su vida, en el momento en que vino a verme, dijo que no estaba experimentando síntomas depresivos. Expresó su preocupación por los efectos que el estrés crónico puede tener en su salud general.
La dieta de Sue era básicamente una dieta estadounidense estándar. Explicó que su dieta sufriría durante los episodios de depresión. Su consumo de agua fue de aproximadamente 75 a 100 onzas de agua al día y no consumió alcohol ni bebidas con cafeína. Sue no hacía ejercicio con regularidad, pero estuvo físicamente activa durante todo el día y habló sobre el deseo de reiniciar una práctica de yoga en el hogar. Los hallazgos significativos en la revisión de los sistemas incluyeron cefaleas tensionales intermitentes y migrañas.
Su historial médico pasado fue significativo para el trastorno de estrés postraumático crónico después de abuso sexual repetido. Ella también había experimentado múltiples lesiones cerebrales traumáticas (TBI). Sue informó un período de 16 meses que comenzó en 2010 cuando ella frecuentemente se disoció. A menudo no podía comer o salir de su casa durante este tiempo y tenía problemas para realizar actividades de la vida diaria. También informó episodios intermitentes de vómitos y dolor físico intenso, que relacionó con expresiones somáticas de dolor psicológico. Sue había estado desempleada durante muchos años y actualmente estaba soltera y vivía sola.
Sue había estado en terapia de forma intermitente durante más de una década e informó que había probado múltiples antidepresivos sin éxito. De hecho, la mayoría de los medicamentos empeoraron su depresión y causaron aumento de peso. El único medicamento que ella había encontrado útil era un medicamento que contenía anfetamina más dextroanfetamina (conocido como Adderall), que se había recetado para problemas de cognición y concentración después de las TBI. En el momento en que vino a verme, Sue estaba usando Piper methysticum (kava kava) a una dosis de 500-1000 mg PRN, hasta BID, por ansiedad. Ella también estaba suplementando con metilcobalamina y colecalciferol.
Pedí una serie completa de pruebas de laboratorio y le receté 350 mg de magnesio al acostarse y le aconsejé que continuara tomando su dosis actual de Piper methysticum según sea necesario para la ansiedad.
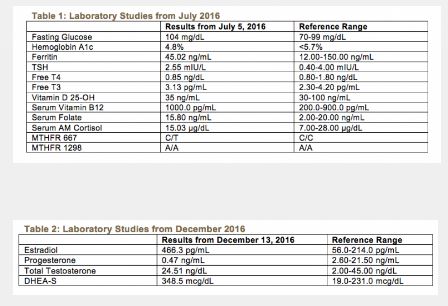
Las pruebas de laboratorio de Sue revelaron un polimorfismo 677C / T MTHFR heterocigoto y un nivel bajo de 25-OH de vitamina D a pesar de la suplementación diaria. Su glucosa en ayunas fue levemente elevada a 104 mg / dL, sin embargo, la HbA1c fue óptima al 4.8%. Sus estudios de CBC, CMP, ferritina, lípidos, cortisol y tiroides estaban por lo demás dentro de los límites normales. Los resultados completos de estos estudios de laboratorio se presentan en la Tabla 1. Prescribí un tratamiento corto de dosis altas de vitamina D3 junto con un multivitamínico que contiene 800 mcg de L – 5 – Methyltetrahydrofolate , 1000 mcg de vitamina B12, formas activadas de otras vitaminas B y trazas de minerales La paciente informó que el magnesio estaba ayudando a mejorar la calidad y cantidad de su sueño y que dormía al menos 8 horas cada noche.
En nuestro seguimiento de 1 mes, Sue dijo que había estado deprimida. Describió la profunda tristeza, la desesperanza y la sensación de que su “futuro era sombrío”, pero dijo que no tenía ideas suicidas. Ella sufría de falta de motivación y describió que necesitaba 2 horas para levantarse de la cama por las mañanas. Ella declaró que estaba “adormeciendo” sus estados de ánimo con la televisión y comiendo en exceso. También tuvo menos cuidado de incluir proteínas y vegetales en las comidas.
OBJETIVOS DE TRATAMIENTO
El objetivo del tratamiento en MDD es ayudar al paciente a volver al funcionamiento completo y a una alta calidad de vida. La remisión se define como al menos 3 semanas sin humor triste y anhedonia, con no más de 3 síntomas restantes de un episodio depresivo mayor. El pronóstico para MDD es muy variable. Aproximadamente el 20% de las personas experimentarán una recurrencia dentro de los primeros 6 meses posteriores a la recuperación de un episodio depresivo mayor. Además, entre el 50% y el 85% de las personas tendrán al menos 1 recurrencia, generalmente dentro de los 2-3 años del episodio depresivo inicial.
Para los muchos pacientes que experimentan depresión crónica o recurrente, los objetivos pragmáticos deben centrarse en disminuir la gravedad y la frecuencia de los episodios. Las mejoras se pueden medir subjetivamente durante la entrevista con el paciente y utilizando herramientas clínicas como el Patient Health Questionnaire-9 (PHQ-9) o Hamilton Depression Rating Scale (HAM-D).
Un creciente cuerpo de investigación indica que las hierbas medicinales pueden ser seguras y efectivas en el tratamiento del TDM y otros trastornos del estado de ánimo. Los mejores resultados se pueden obtener cuando los tratamientos a base de hierbas se personalizan cuidadosamente y se adaptan a las necesidades cambiantes a medida que cambia el cuadro clínico.
Prescribí una fórmula a base de hierbas para apoyar las glándulas suprarrenales y el sistema nervioso que contienen Avena sativa , Melissa officinalis, Scutellaria lateriflora, Panax quinquefolius , y Rhodiola rosea. Esta fórmula fue elegida en parte para abordar su historial de PTSD y TBI. Una semana más tarde, la paciente informó que su energía había mejorado a los pocos días de comenzar la tintura y que comenzaba a despertarse sintiéndose renovada.
Cuando se produjo otro episodio de MDD, agregué una segunda fórmula botánica, que contenía Hypericum perforatum , Actaea racemosa , Verbena hastate y algunas gotas de una esencia floral Love-Lies-Bleeding. Las esencias florales pueden ser una adición suave pero poderosa a una tintura de hierbas. Son altamente individualizados a tipos específicos de inquietudes sobre el estado de ánimo y pueden ayudar a abordar los desequilibrios emocionales y espirituales y los traumas subyacentes a la experiencia de una persona. Encuentro que muchos pacientes aprecian estar involucrados en la elección de esencias florales para agregar a su tratamiento.
Dos semanas más tarde, la paciente informó mejorías generales en estados de ánimo deprimidos y ansiosos, especialmente cuando era compatible con las tinturas. Notó que sus dolores de cabeza también eran significativamente menos frecuentes cuando cumplía con el tratamiento. Informó una mayor sensación de calma y serenidad y la capacidad de escuchar sus necesidades internas. Ella dijo que su energía seguía siendo variable y parecía correlacionarse directamente con sus estados de ánimo.
En visitas posteriores, la paciente informó un empeoramiento ocasional del estado de ánimo, el sueño y la energía que fueron desencadenados por importantes factores estresantes de la vida y transiciones inminentes en su vida. Todavía estaba molesta por su falta general de energía; por lo tanto, receté una tercera fórmula herbal que contiene Lepidium meyenii , Withania somnifera , Glycyrrhiza glabra, Oplopanax horridus y esencia de flor de olivo. Continuamos discutiendo técnicas de manejo del estrés y formas de replantear su experiencia de depresión. También la alenté a comenzar el tratamiento con una psicoterapeuta entrenada en Desensibilización y Reprocesamiento del Movimiento ocular (EMDR), que según ella fue muy útil.
En nuestro seguimiento de 6 meses, el estado de ánimo de Sue mejoró mucho, pero ella continuaba experimentando fatiga intermitente. Aunque describió los ciclos regulares y la menstruación normal, Sue solicitó pruebas de hormonas, que revelaron concentraciones séricas elevadas de DHEA-S y estradiol, y un nivel bajo de progesterona normal en el día 30 de su ciclo menstrual. Los resultados completos de estas pruebas se pueden encontrar en la Tabla 2. Decidí eliminar Glycyrrhiza, que podría contribuir a la DHEA-S elevada 8 , así como a Lepidium y Actaea , que pueden tener acciones estrogénicas, de su protocolo, y prescribí 2 nuevas fórmulas: la primera contenía Hypericum perforatum , Verbena hastate , y Scutellaria lateriflora ; la segunda contenía Rhodiola rosea , Ocimum sanctum , Withania somnifera y Vitex agnus-castus . Luego, la paciente se perdió durante el seguimiento debido a que se había mudado fuera del estado, pero se le recomendó encarecidamente seguir con la repetición de las pruebas hormonales y restablecer la atención con un psicoterapeuta.
UNA MIRADA MÁS DE CERCA A LAS HIERBAS NERVINAS
Las hierbas nervinas deben considerarse como un aspecto fundamental del tratamiento del trastorno del estado de ánimo. Ellas nutren y calman el sistema nervioso y son especialmente importantes cuando hay estrés, irritabilidad, trauma o ansiedad. Estas hierbas pueden ser muy útiles para restaurar el equilibrio emocional.
Hypericum perforatum (Hierba de San Juan) es una hierba tradicionalmente indicada para el dolor neurálgico y las infecciones virales, sin embargo, también se ha convertido en uno de los tratamientos naturales más utilizados para la depresión. En el folclore herbal, se dice que Hypericum perforatum “deja que el sol brille” debido a su que las hojas de la planta tienen pequeñas perforaciones. Numerosos estudios han demostrado que Hypericum es eficaz para tratar el TDM de leve a moderado. De hecho, los extractos de Hypericum pueden tener una mejor respuesta y tasas de remisión que los antidepresivos como la paroxetina en el tratamiento de la MDD moderada. Hypericum también se ha demostrado que tiene un perfil favorable de efectos secundarios y tolerabilidad en comparación con los medicamentos antidepresivos. Las primeras investigaciones han sugerido que Hypericum inhibe la monoaminooxidasa A (MAO-A); Otros 13 estudios, sin embargo, han refutado este hallazgo. La acción antidepresiva de Hypericum puede deberse a su capacidad de aumentar la producción de serotonina al inhibir la actividad triptófano 2,3-dioxigenasa (TDO). La mayor preocupación clínica al prescribir Hypericum es la posible interacción entre hierbas y medicamentos, ya que se ha descubierto que Hypericum es un potente inductor de las enzimas del citocromo P450 (sobre todo CYP3A4) y de la P-glicoproteína.
Avena sativa (avena, tops lechosos) es un troforestaurador elegido para abordar la historia de estrés prolongado y TBI. Avena está indicada para el agotamiento nervioso, la melancolía y la disminución de la concentración mental. Se ha encontrado que Avena afecta la actividad neuronal en la región del cerebro involucrada en la cognición en individuos sanos, y puede tener un efecto positivo en la cognición.
Desafortunadamente, hay pocos estudios científicos sobre Verbena hastate (verbena azul), pero tiene un uso tradicional en la medicina herbal como nervina y antiespasmolítica . Verbena está indicada para el agotamiento y la depresión nerviosa y es específico para las personas que suprimen sus emociones y frustraciones.
UNA MIRADA MÁS CERCANA A LAS HIERBAS ADAPTOGÉNAS
Para quienes padecen MDD, es común que los factores estresantes de la vida sean un desencadenante de episodios depresivos. La falta de motivación y la baja energía también son una preocupación importante para muchas personas que padecen MDD. Porque los adaptógenos tienen efectos potentes en el sistema neuroendocrino y muchos también son inmunomoduladores, estas hierbas son una buena opción para muchos pacientes con MDD.
Withania somnifera (ashwagandha) es una hierba ayurvédica que tradicionalmente se considera desinflamatoria, antirreumática y adaptogénica. Withania es anfótera en su acción, ya que puede estimular y relajar el sistema nervioso; está indicado para el insomnio, la fatiga y la debilidad causada por el estrés crónico. Se han estudiado más de 35 componentes químicos de Withania , incluidos alcaloides, lactonas esteroidales, saponinas y withanólidos. Los ensayos clínicos sugieren que disminuye los niveles séricos de cortisol y mejora la calidad de vida autorreferida en personas que experimentan estrés y ansiedad crónicos.
Lepidium meyenii (Maca) es un alimento medicinal nativo de los Andes peruanos. Aunque se estudió principalmente por sus efectos sobre los síntomas climatéricos de la menopausia y la infertilidad, los estudios en animales sugieren que Lepidum también tiene efectos antidepresivos y ansiolíticos. El lepidio puede actuar para regular el eje hipotalámico-pituitario-adrenal (HPA), aumentando los niveles de dopamina y norepinefrina en el cerebro, mientras que también disminuye el cortisol sérico. También se ha demostrado que reduce el estrés oxidativo en el cerebro. Se han encontrado niveles crecientes de especies reactivas de oxígeno (ROS) en el plasma y el cerebro de individuos con TDM, lo que sugiere que el estrés oxidativo puede contribuir a la depresión.
Glycyrrhiza glabra (regaliz) tiene usos extensos y variados en muchos sistemas de medicina. Glycyrrhizaes desinflamatorio, fitoestrogénico y mejora la memoria, y puede ayudar a aliviar la fatiga. Los estudios han demostrado que Glycyrrhiza tiene propiedades mineralcorticoides y aumenta los niveles circulantes de desoxicorticosterona no conjugada, dehidroepiandrosterona (DHEA) y testosterona. Esto parece ser debido a su ácido glicirretínico, un constituyente que inhibe la 11β-hidroxiesteroide deshidrogenasa tipo 2, una enzima que está involucrada en la inactivación de los glucocorticoides.
Oplopanax horridus (garrote del diablo) es una hierba nativa del noroeste del Pacífico. Oplopanax es un miembro de la familia Araliaceae, de la cual también es miembro el familiar Panax quinquefolius (ginseng americano). Aunque las saponinas de dammarano (compuestos activos que se encuentran en Panax quinquefolius ) no se encuentran en ningún Oplopanax , sí contienen otros glucósidos triterpénicos. Oplopanax es tradicionalmente considerado como un aliado vegetal protector y está indicado para personas tímidas que tienen dificultad para adaptarse a situaciones estresantes.
El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos (USPSTF, por sus siglas en inglés) recomienda que todos los adultos y adolescentes se sometan anualmente a exámenes de detección de depresión durante las visitas de atención primaria. Una herramienta de detección común es el PHQ-2 de 2 preguntas. Si es positivo, esto debería desencadenar una evaluación adicional utilizando el PHQ-9, HAM-D u otro inventario de síntomas de depresión. La detección de depresión debe ir acompañada de tratamientos apropiados, derivaciones y seguimiento.
El tratamiento de los trastornos depresivos a menudo requiere un enfoque individualizado, holístico e integrador. La Naturopatía es especialmente adecuada para el tratamiento de la depresión debido a las muchas modalidades disponibles para los profesionales. Un plan integral de tratamiento Naturopático para la depresión puede incluir el uso de nervinas y hierbas adaptogénas, esencias florales, suplementos nutracéuticos, modificaciones en el estilo de vida y la dieta, y una referencia adecuada para la psicoterapia.
- Bose J, Hedden SL, Lipari RN, Park-Lee E. Key substance use and mental health indicators in the United States: Results from the 2015 National Survey on Drug Use and Health. Substance Abuse and Mental Health Services Administration. https://www.samhsa.gov/data/sites/default/files/NSDUH-FFR1-2015/NSDUH-FFR1-2015/NSDUH-FFR1-2015.pdf. Published September, 2016. Accessed January, 2017.
- Kessler RC, Berglund P, Demler O, et al. The epidemiology of major depressive disorder: results from the National Comorbidity Survey Replication (NCS-R). JAMA. 2003;289(23):3095–3105.
- Center for Substance Abuse Treatment. Managing Depressive Symptoms in Substance Abuse Clients During Early Recovery. Substance Abuse and Mental Health Services Administration. https://www.ncbi.nlm.nih.gov/books/NBK64057/. Published 2008. Accessed January 19, 2017.
- American Psychiatric Association. Practice Guideline for the Treatment of Patients with Major Depressive Disorder, 3rd ed. National Guideline Clearinghouse. https://www.guideline.gov/summaries/summary/24158/Practice-guideline-for-the-treatment-of-patients-with-major-depressive-disorder-third-edition. Published October 2010. Accessed January, 2017.
- Linde K, Kriston L, Rucker G, et al. Efficacy and acceptability of pharmacological treatments for depressive disorders in primary care: Systematic review and network meta-analysis. Ann Fam Med. 2015;13(1):69–79.
- Fournier JC, DeRubeis RJ, Hollon SD, et al. Antidepressant drug effects and depression severity: A patient-level meta-analysis. JAMA. 2010;303(1):47–53.
- Rush AJ, Kraemer HC, Sackeim HA, et al. Report by the ACNP Task Force on response and remission in major depressive disorder. Neuropsychopharmacol. 2006;31:1841–1853.
- Al-Dujaili E, Kenyon C, Nicol M, Mason J. Liquorice and glycyrrhetinic acid increase DHEA and deoxycorticosterone levels in vivo and in vitro by inhibiting adrenal SULT2A1 activity. Mol Cell Endocrinol. 2011;336(1-2):102–109.
- Meissner HO, Mscisz A, Reich-Bilinska H. Hormone-balancing effect of pre-gelatinized organic maca. Int J Biomed Sci. 2006;2(4):375–394.
- Powers CN, and Setzer, W. A molecular docking study of phytochemical estrogen mimics from dietary herbal supplements. In Silico Pharmacol. 2015;3(4).
- Seifritz E, Hatzinger M, Holsboer-Trachsler E. Efficacy of Hypericum extract WS(®) 5570 compared with paroxetine in patients with a moderate major depressive episode – a subgroup analysis. Int J Psychiatr Clin Prac. 2016;20(3):126–132.
- Apaydin EA, Maher AR, Shanman R, et al. A systematic review of St. John’s wort for major depressive disorder. Syst Rev. 2016 2;5(1):148.
- Suzuki O, Katsumata Y, Oya M, et al. Inhibition of monamine oxidase by hypericin. Planta Med. 1984; 50(3):272–274.
- Julia Sacher, MD, PhD, Sylvain Houle, MD, PhD, Jun Parkes, MSc, et al. Monoamine oxidase A inhibitor occupancy during treatment of major depressive episodes with moclobemide or St. John’s wort: an [11C]-harmine PET study. J Psychiatry Neurosci. 2011; 36(6):375–382.
- Bano S, Ara I, Saboohi K, et al. St. John’s Wort increases brain serotonin synthesis by inhibiting hepatic tryptophan 2, 3 dioxygenase activity and its gene expression in stressed rats. Pak J Pharm Sci. 2014;27(5 Spec no):1427–1435.
- Tilgner S. Herbal medicine: from the heart of the earth. Creswell, OR: Wise Acres; 1999.
- Dimpfel W, Storni C, Verbruggen M. Ingested oat herb extract (Avena sativa) changes EEG spectral frequencies in healthy subjects. J Alternt Complement Med. 2011;17(5):427–434.
- Brock C1, Whitehouse J, Tewfik I, Towell T. American Skullcap (Scutellaria lateriflora): a randomized, double-blind placebo-controlled crossover study of its effects on mood in healthy volunteers. Phytother Res. 2014;28(5):692–698.
- Wood M. The earthwise herbal: a complete guide to New World medicinal plants. Berkeley, CA: North Atlantic Books; 2009: 323–325.
- Wood M. The earthwise herbal: a complete guide to Old World medicinal plants. Berkeley, CA: North Atlantic Books; 2009: 342–344.
- Thorne Research, Inc. Monograph: Withania somnifera. Altern Med Rev. 2004 Jun;9(2):211–214.
- Mishra LC, Singh BB, Dagenais S. Scientific Basis for the therapeutic use of Withania somnifera (Ashwagandha): A Review. Altern Med Rev. 2000;5(4):334–346.
- Chandrasekhar K, Kapoor J, Anishetty S. A prospective, randomized double-blind, placebo-controlled study of safety and efficacy of a high-concentration full-spectrum extract of ashwagandha root in reducing stress and anxiety in adults. Indian J Psychol Med. 2012;34(3):255–262.
- Ai Z, Cheng AF, Yu YT, et al. Antidepressant-like behavioral, anatomical, and biochemical effects of petroleum ether extract from maca (Lepidium meyenii) in mice exposed to chronic unpredictable mild stress. J Med Food. 2014;17(5):535–542.
- Shang H, Cao S, Wang J, et al. Glabridin from Chinese herb licorice inhibits fatigue in mice. Afr J Tradit Complement Altern Med. 2010;7(1):17–23.
- Simmler C, Pauli GF, Chen SN. Phytochemistry and Biological Properties of Glabridin. 2013; 90:160–184.
- Calway T, Du GJ, Wang CZ, et al. Chemical and pharmacological studies of Oplopanax horridus, a North American botanical. J Nat Med. 2012;66(2):249–256.
- Siu AL; US Preventive Services Task Force (USPSTF), Bibbins-Domingo K, Grossman DC, Baumann LC, et al. Screening for depression in adults: US preventive services task force recommendation statement. JAMA. 2016;315(4):380–387.
Fuente: ndrn